ХОБЛ
В случае усиленного ответа дыхательных путей на воздействие патогенных частиц и газов развивается хроническая обструктивная болезнь лёгких. Заболевание характеризуется прогрессирующим течением. Лечение пациентов проводят терапевты, семейные врачи, пульмонологи.
Причины
Основная причина хронической болезни лёгких – курение. Заболевание чаще возникает у людей с отягощённой наследственностью. Начало болезни связано с воздействием следующих провоцирующих факторов:
- Паров щелочей, кислот, других химических веществ;
- Пыли;
- Чёрного дыма;
- Цветочной пыльцы;
- Шерсти животных.
Заболевание возникает при вдыхании загрязнённого воздуха. В группу повышенного риска входят люди, которые часто болеют инфекционными заболеваниями дыхательных путей, страдают эмфиземой лёгких.
Патологический процесс обостряется при обсеменении дыхательных путей гемофильной палочкой, пневмококками, грамотрицательными энтеробактериями. Воспалительная реакция возникает в самом начале заболевания. Она вскоре приобретает системный характер. Нарушается проходимость бронхиального дерева, отекает слизистая оболочка бронхов, вырабатывается много слизи. Затем развивается эмфизема лёгких.
Вследствие происходящих изменений нарушается проходимость дыхательных путей. Макрофаги и Т-лимфоциты, накапливаясь в лёгких, запускают каскад воспалительных реакций. Они приводят к нарушению проходимости бронхиального дерева, вследствие которого уменьшается объём поступающего в лёгкие воздуха.
Симптомы
Заболевание проявляется следующими симптомами:
- Длительным кашлем;
- Отделением мокроты;
- Одышкой, усиливающейся при физической нагрузке.
В дебюте болезни пациенты предъявляют жалобы на выделение небольшого количества вязкой мокроты. Кашель и выработка мокроты усиливается осенью и зимой. Больные обычно обращаются к терапевтам, семейным врачам при появлении одышки, которая нарушает трудоспособность. Вначале она появляется во время чрезмерной физической нагрузки, а затем и в покое. При прогрессировании патологического процесса одышку провоцирует даже минимальная физическая нагрузка. Больным становится трудно выполнить простые физические упражнения, самостоятельно принимать пищу. У них появляется слабость, снижается масса тела.
Таблица №1. Фенотипы хронической обструктивной болезни лёгких
| Фенотип | Преобладающие клинические проявления болезни |
| Эмфизематозный | Одышка |
| Бронхитический | Кашель с выделением мокроты |
| Overlap | Сочетание признаков хронической обструктивной болезни лёгких с симптомами бронхиальной астмы |
У больных со временем нарушается сон, снижается память, появляются фобии (страхи), депрессия. При усилении клинических проявлений болезни общее состояние пациентов внезапно резко ухудшается. Обострение может быть невыраженным или угрожать жизни человека.
Наличие обострения заболевания устанавливают с учётом больших и малых критериев хронической обструктивной болезни лёгких. К большим критериям относятся:
- Усиление одышки;
- Увеличение объёма отделяемой мокроты;
- Увеличение количества гнойного компонента в мокроте.
К малым критериям пульмонологи относят кашель, боль в горле, симптомы простуды, свистящее дыхание. Об осложнённом обострении пульмонологи говорят при уменьшении объёма форсированного выдоха больше, чем на 50%, наличии сопутствующих заболеваний, возникновении обострений чаще четырёх раз в год, необходимости в применении системных кортикостероидов и антибактериальной терапии.
Осложнения
Хроническая сердечная и дыхательная недостаточность, летальный исход.
Диагностика
Семейные врачи выявляют факторы риска заболевания, объективные признаки нарушения проходимости бронхиального дерева, оценивают респираторную функцию лёгких. На первом этапе диагностики терапевты проводят опрос пациента, получают сведения о начале и течении болезни, обострениях, перенесенных ранее заболеваниях. Затем проводят объективное обследование, назначают лабораторные и инструментальные исследования:
- Общий и биохимический анализ крови;
- Спирометрию;
- Рентгенографию грудной клетки.
Пациентов направляют на консультацию пульмонолога при подозрении или впервые выявленной хронической обструктивной болезни лёгких, для проведения дифференциальной диагностики, при отсутствии эффекта проводимого лечения или побочных реакциях от назначенных фармакологических препаратов.
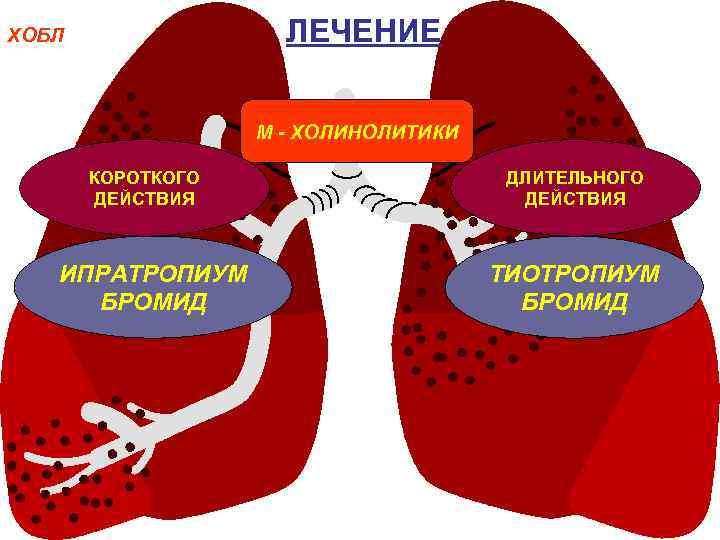
Лечение
Комплексная терапия хронической обструктивной болезни лёгких проводится бронхолитиками, муколитиками, антибактериальными препаратами (при обострении), системными глюкокортикоидами. Выполняются ингаляции фармакологических препаратов с помощью небулайзеров. Немедикаметозное лечение включает длительную нормобарическую кислородотерапию, аэроионотерапию, чрескожную электростимуляцию диафрагмы.
При стабильном течении болезни пульмонологи назначают бронходилататоры, ингаляционные глюкокортикоиды. Объём терапии ступенчато увеличивают в зависимости от стадии заболевания.
Профилактика
Профилактика заболевания заключается в отказе от курения, вакцинации от гриппа и пневмококковой инфекции.
Источники:
- Хроническая обструктивная болезнь легких: профилактика обострений. Клинические рекомендации Американской коллегии торакальных врачей и Канадского торакального общества. Журнал «Пульмонология», 2016
- Авдеев С.Н. Обострения хронической обструктивной болезни легких: выбор антибактериальной терапии. Журнал «Пульмонология», 2014
- Лещенко И.В., Авдеев С.Н. Хроническая обструктивная болезнь легких: индикаторы качества, алгоритм диагностики и терапии. Русский медицинский журнал, 2016
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043








